
As últimas estatísticas de casos, internações e mortes por covid-19 no Brasil trazem uma conclusão importante: as vacinas funcionam e protegem contra as formas graves da doença, mas algumas pessoas mais vulneráveis realmente precisam tomar uma terceira dose, apontam especialistas.
Um dos principais trabalhos a mostrar essa realidade é o Boletim Observatório Covid-19, publicado semanalmente pela Fundação Oswaldo Cruz (FioCruz).
No material, é possível ver claramente como a proporção de indivíduos acima de 60 anos que foram hospitalizados ou morreram por infecções respiratórias diminuiu ao longo de todo o primeiro semestre de 2021 — vale lembrar aqui que a campanha de imunização do Brasil se iniciou justamente pelos mais velhos.
Com o passar do tempo, porém, a participação relativa dessa faixa etária entre os acometidos pela pandemia voltou a subir de forma preocupante.
A reversão nas tendências exigiu adaptações no Plano Nacional de Imunizações (PNI) do Ministério da Saúde, que anunciou que ofertaria uma terceira dose da vacina a alguns grupos a partir de setembro.
“Nosso trabalho enquanto cientistas é justamente coletar os dados e orientar ajustes nas políticas conforme a gente conhece melhor os imunizantes e seus efeitos na prática”, diz a imunologista Cristina Bonorino, da Universidade Federal de Ciências da Saúde de Porto Alegre.
Outra mudança importante, que tem a ver com os aprendizados recentes, foi a necessidade de adotar estratégias mais inteligentes sobre o uso dos recursos disponíveis. Antes, num cenário de escassez de doses, a premissa era aplicar as vacinas que estivessem disponíveis em quem mais precisava. Hoje em dia, existe a possibilidade de indicar o uso de um imunizante ou outro para situações e públicos específicos.
Mas como chegamos até aqui? E como esses novos conhecimentos impactam a vacinação contra a covid-19 e podem ajudar a controlar a pandemia?
Como uma onda
Para entender todo esse cenário, precisamos olhar com mais atenção para os informes publicados pelo Observatório Covid-19 da FioCruz. Lá, é possível conferir que os indivíduos acima de 60 anos representavam 63% de todas as internações e 80% das mortes por Síndrome Aguda Aguda Grave (SRAG) registradas no Brasil durante a primeira semana de 2021.
E aqui vale uma ressalva: os serviços de saúde do país são obrigados a notificar ao Ministério da Saúde todos os casos de hospitalização por infecção respiratória. Essa base de dados de SRAG, portanto, permite ter uma ideia de como está a situação dessas doenças no país, embora não consiga detalhar especificamente qual o tipo de vírus (ou outro agente) que é o principal responsável por todas essas internações. Mas, durante a atual pandemia, considera-se que a maioria dos quadros infecciosos tenha mesmo a ver com o coronavírus.
Bom, mas o que aconteceu com esses números nos meses seguintes, conforme a campanha de vacinação contra a covid-19 avançava e protegia especialmente a camada mais velha da população brasileira?
Como era de se imaginar, os números despencaram: em meados de junho, os idosos passaram a representar 27% das internações e 34% das mortes por SRAG. A participação relativa deles nas estatísticas oficiais caiu pela metade.
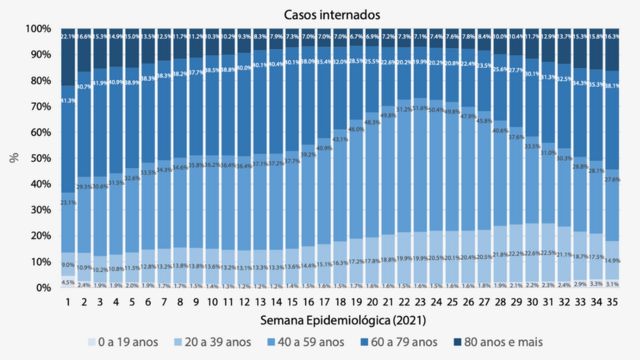
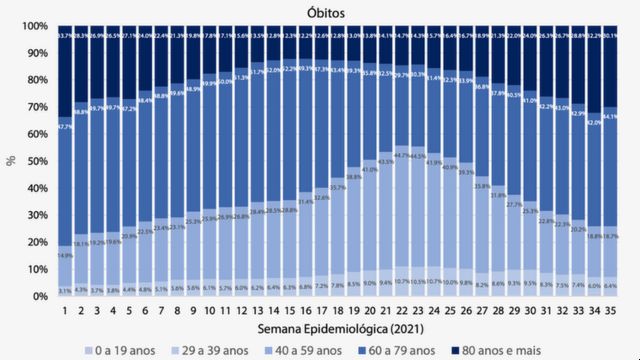
Porém, a partir de julho e agosto, esses índices voltaram a subir significativamente entre essa população. Em algumas semanas de setembro, 54% das hospitalizações e 74% dos óbitos ocorreram entre os mais velhos.
E há pelo menos quatro fatores que ajudam a explicar esse fenômeno.
1. Mais jovens vacinados
Como explicamos acima, a vacinação contra a covid-19 priorizou, num primeiro momento, os profissionais da saúde e os idosos.A meta era proteger aqueles que tinham mais probabilidade de infecção pelo vírus ou que corriam maior risco de sofrer com as complicações da doença, que exigem internação e intubação.
Com o passar dos meses, os mais jovens foram incluídos aos poucos na campanha, até que, nos meses de agosto e setembro, muitas cidades brasileiras já tinham aplicado ao menos a primeira dose em praticamente 100% de todos os indivíduos com mais de 18 anos.
“O avanço da vacinação com a primeira dose já permitiu que houvesse uma redução de risco dos mais jovens, que também passaram a ficar um pouco mais protegidos de hospitalizações e óbitos pela covid-19”, analisa o infectologista Julio Croda, professor da Universidade Federal do Mato Grosso do Sul.
Com isso, a participação relativa de cada faixa etária nos números de internações e mortes voltou a ficar “equalizada”: como a infecção pelo coronavírus é muito mais perigosa para os idosos, eles voltaram a representar novamente uma fatia grande dos acometidos.
2. Sistema imune dos mais velhos
O segundo ponto que ajuda a explicar esse aumento de hospitalizações de idosos por infecções respiratórias é o envelhecimento natural do sistema imunológico.
Conhecido entre especialistas como imunossenescência, esse processo foi descrito há tempos e tem a ver com uma menor efetividade das células de defesa com o passar das décadas.
E isso traz consequências práticas para a saúde: os idosos são mais suscetíveis às infecções, correm maior risco de desenvolver câncer e costumam responder menos aos imunizantes.
“A imunossenescência é algo natural e já prevíamos que poderia ocorrer uma maior perda de proteção das vacinas entre idosos”, aponta Croda, que também faz pesquisas pela FioCruz.
3. As variantes
O terceiro ponto tem a ver com o desenvolvimento de novas versões do coronavírus, como a Alfa, a Beta, a Gama e a Delta. Essas quatro, inclusive, são classificadas como variantes de preocupação pela Organização Mundial da Saúde (OMS).
Elas começaram a aparecer no final de 2020, quando as primeiras vacinas contra a covid-19 já estavam na etapa final dos testes antes da aprovação pelas agências regulatórias.
Ou seja: os imunizantes foram desenhados para proteger contra as versões “mais antigas” do coronavírus. As novas linhagens, porém, trazem mutações genéticas importantes, que podem interferir na efetividade das doses.
“Nós temos dados que mostram essa queda de proteção das vacinas em relação à variante Delta, por exemplo”, diz Croda.
A boa notícia é que, embora tenha ocorrido um certo prejuízo no desempenho, os imunizantes continuam a funcionar relativamente bem e garantem uma proteção, especialmente contra as formas mais graves da covid-19.
4. O tipo de vacina utilizada
Nos primeiros meses de campanha, justamente o período em que os mais velhos tomaram as doses, a CoronaVac era o principal imunizante à disposição no Brasil.
Desenvolvido e fabricado pela farmacêutica chinesa Sinovac e pelo Instituto Butantan, em São Paulo, esse produto é baseado na tecnologia do vírus inativado, que é utilizada há décadas pela ciência.
Em resumo, amostras do coronavírus passam por uma série de procedimentos em laboratório, que inativam o agente infeccioso e impedem que ele se replique no nosso organismo. Mesmo assim, aquele material pode ser reconhecido pelo sistema imune, que gera um contra-ataque caso o vírus de verdade resolva aparecer pelo pedaço.
Mas há um problema nessa história: idosos costumam responder menos às vacinas de vírus inativado.
“A CoronaVac foi muito importante por ser a primeira a chegar e ajudou a diminuir o número de pessoas hospitalizadas e mortas por covid-19”, destaca o imunologista Jorge Kalil Filho, professor titular da Faculdade de Medicina da Universidade de São Paulo.
“Quando utilizada em duas doses em indivíduos idosos ou com a imunidade comprometida, porém, ela não desencadeou uma resposta suficientemente elevada”, completa o especialista, que também faz pesquisas no Instituto do Coração (InCor), na capital paulista.

Alguns trabalhos já demonstraram essa menor taxa de eficácia da CoronaVac em pessoas de idade mais avançada. Uma das evidências mais recentes nesse sentido vem de uma pesquisa conduzida pelo imunologista Manoel Barral-Netto, da FioCruz Bahia.
O cientista avaliou dados de mais de 75,9 milhões de brasileiros que tomaram a CoronaVac ou a vacina de AstraZeneca/FioCruz entre 18 de janeiro e 24 de julho de 2021.
Primeira conclusão: os dois imunizantes são efetivos e resguardam contra infecção, hospitalização e morte por covid-19, inclusive contra as variantes de preocupação que circulavam pelo país no período analisado.
Na população geral, a vacina AstraZeneca/FioCruz oferece 90% de proteção, enquanto na CoronaVac essa taxa ficou em 75%.
Quando analisamos essas porcentagens por faixa etária, porém, vemos como os idosos respondem menos às vacinas de vírus inativado: entre indivíduos de 80 a 89 anos, o produto de AstraZeneca/FioCruz trouxe uma proteção de 89,9%. Já a taxa da CoronaVac caiu para 67,2%.
E o tombo nos índices é ainda maior em quem tem mais de 90 anos: a AstraZeneca/FioCruz ficou com 65,4% de efetividade, enquanto a CoronaVac baixou para 33,6%.
“Já tínhamos suspeita da influência da idade na queda da efetividade, porque o mesmo ocorre com outras vacinas. O que fizemos foi delimitar claramente esse ponto de declínio. Essa é também a primeira comparação feita entre vacinas que usam diferentes plataformas”, disse Barral-Netto, à Agência FioCruz de Notícias.
“A intenção é fornecer dados para embasar decisões dos gestores”, acrescentou.
Cristina Bonorino destaca que esse e outros trabalhos reforçaram a necessidade de dar uma atenção especial aos idosos no atual momento.
“Os dados de vida real nos mostraram claramente que, a partir dos 70 anos, há uma queda grande na proteção e precisávamos fazer algo para melhorar isso”, relata a pesquisadora, que também representa a Sociedade Brasileira de Imunologia.
Kalil concorda. “Começamos a ver que indivíduos acima de 80 anos começaram a ser hospitalizados e morrer mais e mais. Nós perdemos cerca de 2 mil indivíduos nessa faixa etária todos os meses e a tendência, infelizmente, é o aumento desse número”, estima.
Mas o que pode ser feito para frear essa subida?
Dose extra
A exemplo do que foi feito em algumas partes do mundo, o Brasil decidiu ofertar uma terceira dose de vacina contra a covid-19 para idosos e indivíduos com imunidade comprometida.
O anúncio, feito no dia 25 de agosto pelo Ministério da Saúde, afirmava que esse público seria convocado para a campanha a partir da segunda quinzena de setembro, o que efetivamente está acontecendo em muitas cidades e Estados.
Esse movimento marca outra mudança importante nos esforços para dar um fim à pandemia: a adoção de uma estratégia mais inteligente no uso dos recursos disponíveis.
Você deve se lembrar que, durante os últimos meses, a frase “vacina boa é vacina no braço” se tornou praticamente um mantra e foram feitas muitas críticas aos cidadãos que queriam escolher um imunizante ou outro — eles foram apelidados até de “sommeliers de vacina”.
Isso tinha a ver com a falta de doses e o pouco conhecimento sobre os melhores resultados de cada produto de acordo com algumas características gerais da população.
Mais recentemente, com o avanço da ciência e a maior disponibilidade de doses em território nacional, essa seleção otimizada da vacina mais recomendada para públicos específicos começou a fazer mais sentido.
Para as gestantes, por exemplo, o imunizante da AstraZeneca foi contra-indicado pelo maior risco de alguns eventos adversos. Essas mulheres passaram a receber, então, doses de Pfizer.
Isso acontece agora com os idosos. “O Programa Nacional de Imunizações e seu conselho consultivo, composto por 20 médicos e cientistas com grande experiência na área, chegaram à conclusão que seria melhor dar a vacina da Pfizer para indivíduos com mais de 70 anos”, explica Kalil.
E essa decisão está baseada nas evidências, apontam os especialistas. “Nós temos estudos que mostram que uma terceira dose de Pfizer aumenta em 20 a 40 vezes a presença de anticorpos neutralizantes, em comparação aos níveis dessas substâncias após a segunda dose. Já com a CoronaVac, essa elevação chega, no máximo, a 10 vezes”, compara Croda.
E aqui vale reforçar mais uma vez: CoronaVac e AstraZeneca/FioCruz são imunizantes efetivos, seguros e funcionam super bem nos mais jovens, como apontam os cientistas. Portanto, eles continuam a ser indicados e todos que tomaram a primeira dose precisam voltar ao posto na data indicada para assegurar um bom nível de proteção.
“As vacinas inativadas são muito boas para pessoas mais jovens e nem tão boas assim para os idosos. Para os mais velhos, elas foram importantes antes, no início da campanha, mas agora estamos num outro momento”, conclui Kalil.
Para quem já passou dos 70 anos, portanto, a atual situação da campanha brasileira permite escolher a vacina da Pfizer como terceira dose para garantir uma resposta ainda melhor.
Do ponto de vista individual, a recomendação é ficar atento ao calendário de vacinação de sua cidade e ir ao posto para atualizar a proteção com uma terceira dose, caso você faça parte do público-alvo nas datas anunciadas.
Bonorino vai além e acredita que o ideal seria já programar não apenas uma, mas duas doses extras de vacina aos mais velhos. “Eu defendo que os idosos recebam duas doses da Pfizer. O que precisamos fazer é revacinar essa população”, reforça.
E além de ofertar os imunizantes, a imunologista aponta a necessidade de o poder público educar a população sobre as outras formas de prevenção da covid-19, como o distanciamento físico, o uso de máscaras e a escolha de ambientes arejados e com boa circulação de ar.
“As pessoas acham que após a imunização estão liberadas para fazer qualquer coisa. Não é bem assim”, diz. “Precisamos vacinar, vacinar e vacinar. Junto com isso, é necessário seguir com todos os outros cuidados para que a pandemia não se prolongue por mais um ano”, finaliza.
FONTE: Por BBC NEWS





































